Environ 50 % des patients atteints d'une sclérose en plaques récurrente-rémittente (SEP-RR) évoluent, en 15 à 20 ans, vers une SEP secondairement progressive (SEP-SP), caractérisée par une aggravation graduelle sur plusieurs mois de l'atteinte neurologique et du handicap, indépendamment d'éventuelles poussées [1-3]. Les signes témoignant de la transition vers une SEP-SP peuvent être subtils, difficiles à repérer du fait de leur variabilité d'un jour à l'autre, de périodes de stabilité évolutives plus ou moins longues “en plateau”, de l'effet de la prise en charge symptomatique, ou encore interprétés comme ceux d'une poussée [1, 3-5].
Parfois également, les patients ne les signalent pas, par crainte du diagnostic et de ses conséquences [3]. Pour toutes ces raisons, et en l'absence de marqueurs biologiques ou d'imagerie de progression validés, le diagnostic de SEP-SP est habituellement tardif, après une période d'incertitude d'environ 3 à 4 ans [3-5]. Compte tenu du pronostic péjoratif associé à la SEP-SP, de nouvelles approches sont actuellement proposées pour permettre un repérage plus précoce de la transition et optimiser la prise en charge [1, 3-6]. L'enjeu est, en particulier, que les patients ne soient pas maintenus sous un traitement indiqué pour une forme RR sans effet sur la progression [7].
Une meilleure identification des signes d'alerte
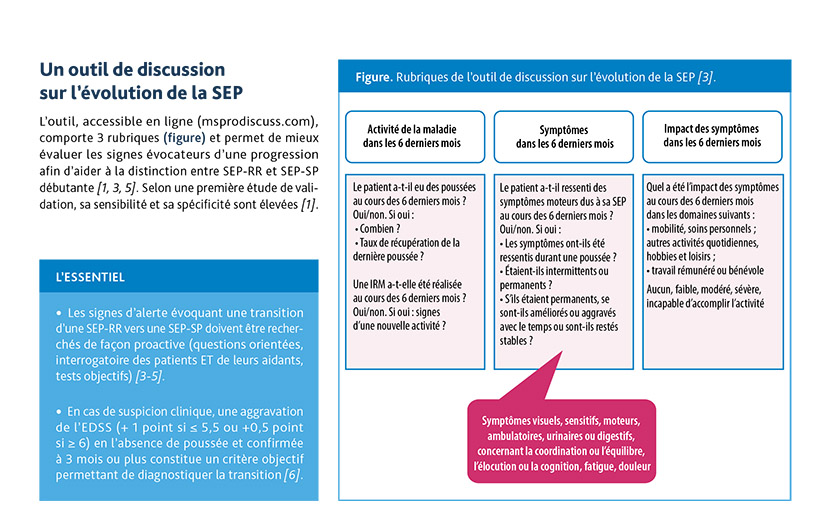
La transition d'une SEP-RR vers une SEP-SP se traduit par une symptomatologie propre à chaque patient, pouvant comporter de nouveaux symptômes ou signes cliniques ou leur aggravation s'ils sont déjà connus [5]. Les signes d'alerte les plus fréquents sont l'apparition ou l' aggravation de troubles de la marche ou de l'équilibre, d'une faiblesse musculaire, de troubles sensitifs, de troubles cognitifs ou visuels, de troubles urinaires [5]. Pour repérer la transition, les modifications symptomatiques évocatrices doivent être activement recherchées, en posant aux patients des questions précises sur leur état neurologique et leur fonctionnement dans la vie quotidienne, en interrogeant les aidants et en pratiquant un examen clinique avec des tests objectifs (de marche, de handicap, visuel, cognitifs) [3, 4] qui pourront être comparés aux bilans antérieurs.
De nouveaux critères pour un diagnostic plus précoce
En 2016, à partir d'une analyse des données de 17 356 patients de l'étude MSBase, l'équipe de J. Lorscheider a proposé une définition de la SEP-SP reposant sur les critères objectifs suivants : augmentation du score EDSS observée en l'absence de poussée et confirmée à 3 mois ou plus de 1 point pour un score avant la conversion ≤ 5,5 ou de 0,5 point pour un score avant la conversion ≥ 6 ; EDSS ≥ 4 et score de fonction pyramidale ≥ 2 au moment de la progression [3, 6]. Cette définition a permis d'identifier plus de patients en cours de conversion vers une SEP-SP que les critères utilisés par 3 neurologues experts indépendants (18 % versus 14 %, et ce, avec une sensibilité de 89 % et une spécificité de 86 % [3, 6]. Elle a également abouti à un diagnostic de SEP-SP plus précoce, 3 ans avant celui des neurologues. Il est possible que les critères diagnostiques proposés évoluent, notamment pour tenir compte de données montrant qu'une transition d'une SEP-RR vers une forme
SEP-SP peut survenir alors que le score EDSS n'est pas forcément élevé [8].
Propos recueillis par le Dr Valérie Barberot (Paris)